(A)mit tehetünk, (a)mit tehetek a rák ellen – Társadalmi és egyéni felelősség
Minden év február 4-én, a Rákellenes Világnapon az Egészségügyi Világszervezet (WHO) és a Nemzetközi Rákkutató Ügynökség (IARC) hangsúlyozott támogatásáról biztosítja a Nemzetközi Rákellenes Uniót a daganatos betegségek okozta globális betegségteher enyhítését előmozdító tevékenységében.
A rák a sejtek ellenőrizhetetlen növekedését és terjedését idézi elő, és az emberi szervezetet szinte minden pontján megtámadhatja. Sokszor átterjed a környező szövetekre, és kezdeti megjelenésétől távoli helyeken is képezhet áttételt.
Sok rákbetegség megelőzhető lenne a mindennapi életben előforduló rizikófaktoroknak, így pl. a dohányfüst okozta ártalmaknak való kitettség elkerülésével. Mind e mellett a rákfajták jelentős hányadának kezelése – különösen a betegség kezdeti stádiumában – eredményre vezethet, és sebészeti beavatkozással, sugár- vagy kemoterápiával bizonyítottan gyógyítható.
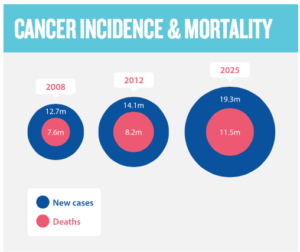
Infografika a tényekről
A rák előfordulása és várható növekedése 2008 – 2025
Még több információ a rákról a WHO honlapján olvasható: http://www.who.int/topics/cancer/en/
Állományunk frissebb dokumentumai:
- World Health Organization (közread.) : Global action plan for the prevention and control of noncommunicable diseases 2013-2020 . — Geneva : World Health Organization, 2013. — 55 p. (L.sz.: WE1180 [DVD/WHO/2013/86])
- Stewart, Bernard W. (szerk.) : World Cancer Report 2014 . — Lyon : International Agency for Research on Cancer ; Geneva : World Health Organization, 2014. — XIV, 630 p. (L.sz.: W30272 [WHO], T32272 [F 20])
A Magyar Orvosi Bibliográfia frissebb cikkei:
- 10 éves a Rákgyógyítás betegedukációs misszió : felkészült rákbetegek lehetnek partnerek a gyógyításban / B. Papp László
In: Medical Tribune. – ISSN 1589-1283. – 2016. 14. évf. 1. ksz., p. 19. : ill.
2016-ban várhatóan meghaladja az 1,2 millió látogatást a fennállásának 10. évfordulóját ünneplő Rákgyógyítás.hu betegedukációs portál forgalma. A kiadó, az Alapítvány a Daganatos Betegek Gyógyításáért és Rehabilitációjáért szervezet zászlóshajójának számító internetes oldal a 2017-ben tizedik évfolyamába lépő, minden onkológiai centrumban terjesztett országos Rákgyógyítás Magazinnal, a daganatterápiás aloldalaival, a Magyar Klinikai Onkológiai Társaság stratégiai partnerségével, valamint a betegszervezetekkel és médiapartnerekkel kialakított együttműködései révén az onkológiai betegedukáció fontos pillére.
- A daganatos betegségek klinikai tünetei, kórisméje és stádiumbeosztása / Dank Magdolna, Lengyel Erzsébet
In: Magyar Belorvosi Archivum. – ISSN 0133-5464. – 2016. 69. évf. 5. sz., p. 233-249. : ill.
A közlemény ismerteti a belgyógyászok számára fontos onkológiai alapismereteket. Részletesen tárgyalja a daganatok típusait és klinikai viselkedését, főbb tüneteit, valamint a daganatok kialakulásának hipotéziseit. A szerzők táblázatban bemutatják a daganatok kialakulására hajlamosító etiológiai tényezőket, epidemiológiai adatokat és az emlőrák, a méhnyakrák, valamint a colorectalis daganatok szűrési programjait. A daganatos betegségek kórisméjének felállításához egyformán fontos a beteg panaszainak meghallgatása, a fizikális és eszközös vizsgálatok, a laboratóriumi és képalkotó diagnosztikai módszerek, valamint a végső szövettani diagnózis. A szerzők hangsúlyozzák, hogy a rosszindulatú daganat diagnózisa felállításának feltétele továbbra is a szövettani vizsgálat. A daganatos betegségek stádiumbeosztása az elsődleges tumorméret (T), a nyirokcsomó-érintettség (N) és a távoli áttétek (M) jelenléte alapján történik. Megkülönböztetnek klinikai és patológiai TNM rendszert. A klinikai TNM (cTNM) meghatározás különböző képalkotó vizsgálatok alapján történik, a patológiai TNM-et (pTNM) a műtétet követő patológiai vizsgálat határozza meg. A daganatok kezelésében a szerzők ismertetik a sebészi onkológia, a sugárterápia, a kemo- és hormonterápia, valamint a biológiai terápiák típusait, a kezelési elveket, a főbb mellékhatásokat és a szupportív kezelés jelentőségét.
- Az elektronikus média káros hatásai az onkológiában : a betegek inkább az internetes információknak hisznek / Landherr László
In: Medical Tribune. – ISSN 1589-1283. – 2016. 14. évf. 1. ksz., p. 18. : ill.
A világhálón nem könnyű megbízható információhoz jutni, pedig akár az életünk is múlhat azon, mit fogadunk el. A betegek az orvos által javasolt terápia iránt sokszor bizalmatlanok, míg a “csodaszereket” kételkedés nélkül elfogadják. Törekedni kell arra, hogy az állami intézmények, betegszervezetek és oktatási céllal létrehozott weboldalak információi naprakészek és jól hozzáférhetők legyenek.
- A hospice szerepe az onkológiai ellátásban / Torgyik Pál
In: Klinikai Onkológia. – ISSN 1418-477X. – 2016. 3. évf. 2. sz., p. 149-155. : ill.
Az onkológiai ellátás és hospice kapcsolatát a morbiditási és mortalitási adatok bemutatásán keresztül vezetjük fel, rámutatva arra, hogy a növekvő gyakorisággal (2013-ban 90 091 új beteg) a kezelés csak nehezen tud lépést tartani Magyarországon, a daganatos halálozás nem csökken (2013-ban 33 278 fő). A daganatos betegség diagnózisának közlése hatalmas lelki megrázkódtatást okoz a betegnek, ezért már az aktív onkológiai kezelés megkezdésével párhuzamosan bekapcsolódnak az (onko)pszichológusok. Lelki támogatást nyújtanak betegnek és családjának, oldják a szorongást, segítenek a betegséggel való küzdelemben és abban, hogy a beteg elfogadja, fokozatosan feldolgozza az új helyzetet, és hogy továbbra is természetes aktív életet éljen. A beteg bizakodik mindaddig, amíg a kezelés hatékonynak tűnik, illetve általános állapota, erőnléte stabil. Sajnos a daganatos betegségek – kevés kivétellel – csak kezelhetők, krónikus betegség állapotában tarthatók, de nem gyógyíthatók meg véglegesen, a terápiás arzenál egyszer kimerül. Amikor a hatékony onkológiai kezelésre tovább nincs mód, csak a palliatív kezelés, hospice ellátás segíthet a beteg jó/elfogadható életminőségének időleges fenntartásában. A terminális állapotú betegek emberi méltóságának megőrzéséért indult mozgalom, a hospice ma az egészségügyi ellátórendszer integráns része, 205 ággyal, 75 otthoni hospice ellátó egységgel. A terminális állapot, a halál és a haldoklás válfajai mellett részletesen ismertetjük a betegek útját a hospice-palliatív ellátásba kerüléshez. Részletezzük a hospice szellemiségében folyó/folytatódó szakmai palliatív orvosi és pszichológiai, valamint egyéb teammunka keretében nyújtott gondozási tevékenységeket az otthoni és az osztályos (kórházi) ellátás keretei között. Megjegyezve, hogy a kétféle ellátásnak integráltan, egymást kiegészítve, segítve kell működnie. Végül kitérek néhány, az optimális működést hátráltató problémára is.
- Onkológiai betegek szoros képalkotó követése – előny vagy hátrány? / Deme Dániel, Telekes András
In: Orvosi Hetilap. – ISSN 0030-6002. – 2016. 157. évf. 39. sz., p. 1538-1545. : ill.
A Nemzetközi Sugárvédelmi Bizottság becslése szerint 100 mSv sugárexpozíció a rosszindulatú daganatos megbetegedések kockázatát 0,5%-kal emeli. A lineáris nincs küszöb modell központi feltételezése az, hogy alacsony dózisú ionizáló sugárzás esetén a carcinogenesis beindítása az “egy találat akció” során, vagyis akár egy elektron által okozott egy vagy több dezoxiribonukleinsav szál törése útján is megtörténhet. Függetlenül attól, hogy milyen kis dózisról van szó, a sugárexpozíció fokozza a rosszindulatú daganat kialakulásának kockázatát. Az Egyesült Államokban végzett összes komputertomográfiás vizsgálat megközelítőleg egyharmadában egyrészt bizonyított klinikai racionalitás nélkül indikálják a vizsgálatot, azaz olyankor, amikor a nem röntgensugárt alkalmazó képalkotók ugyanolyan szenzitivitással és specificitással használhatóak lennének, másrészt feleslegesen ismétlik a vizsgálatokat. A technikai fejlesztések csökkentették a sugárterhelés veszélyérzetét, pedig annak kockázatára és kumulatív jellegére mindig gondolni kell. Az onkológiai betegek követésében az ionizáló sugárzással járó rákkockázat minimalizálása szükséges. A nem ionizáló sugárral dolgozó diagnosztikus eszközök széles körű elérhetőségére van szükség (például teljes test diffúziósúlyozott mágneses rezonanciás vizsgálat, pozitronemissziós tomográfia/mágneses rezonanciás vizsgálat).
Friss! Beszámoló a Rákellenes Liga rendezvényéről
Friss! Tarcza Orsolya: Rákellenes Világnap: közös a felelősség. In: MedicalOnline 2017.02.03.